- Автор Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Последно модифициран 2025-11-02 20:14.
Ранни и късни усложнения на инфаркта на миокарда
Съдържанието на статията:
- Ранни усложнения
- Късни усложнения
- Ранни признаци на инфаркт
- Близо до признаци на инфаркт
- Как да се предотврати развитието на усложнения след миокарден инфаркт
- Видео
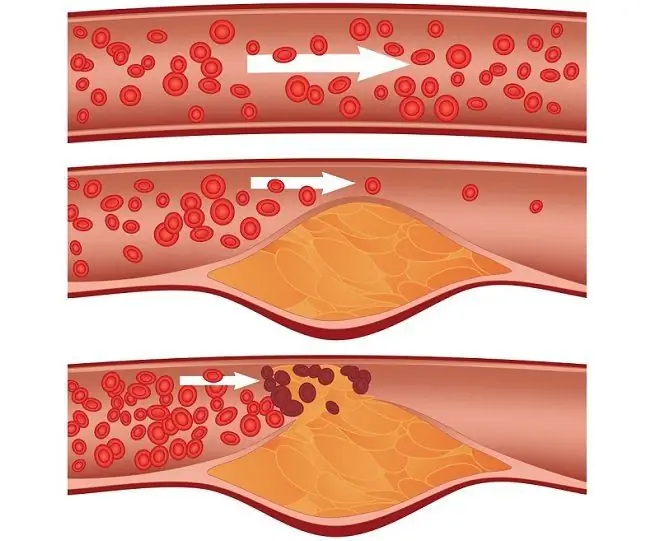
Усложненията на миокардния инфаркт - сериозно сърдечно заболяване, което се придружава от некроза на клетките на сърдечния мускул поради рязко спиране на кръвообращението в него, причинено от запушване на коронарния съд, пряко зависят от навременността и адекватността на предоставяната медицинска помощ.
Миокардният инфаркт се отнася до състояния, изискващи реанимационни мерки, тъй като представлява непосредствена заплаха за живота. Сърдечният удар може да бъде неусложнен и сложен и може да има ранни усложнения и дългосрочни последици. Ако диагностиката и медицинското обслужване се извършват своевременно, шансовете за оцеляване на пациента са доста високи. Колкото повече време отнема от началото на инфаркта до медицинска помощ, толкова по-висок е рискът от тежки усложнения.

За да се намали рискът от усложнения от инфаркт, е необходимо да се осигури на пациента медицинска помощ възможно най-скоро.
Смъртността от миокарден инфаркт при жените е 9%, докато при мъжете е само 4%. Вероятността за смърт в краткосрочен план (първите няколко часа) след масивен инфаркт при жени на млада (под 30) и средна (над 35) възраст е 68% по-висока, отколкото при мъжете на същата възраст. Клиницистите отдават това на по-висок риск от постинфарктни усложнения при жените.
Ранни усложнения
Ранните усложнения на инфаркта включват:
- нарушения на ритъма;
- нарушения на проводимостта;
- кардиогенен шок;
- остра сърдечна недостатъчност.
Понякога те са първите и единствени прояви на инфаркт, особено при многократни пристъпи.
Нарушения на сърдечния ритъм и проводимост се регистрират при по-голямата част от пациентите през първите часове на заболяването и при повече от половината от пациентите през следващите дни. Някои пациенти развиват предсърдно мъждене, по-рядко - възлова атриовентрикуларна тахикардия. Най-тежките нарушения на ритъма са трептене и трептене (трептене) на предсърдията и вентрикулите, следствие от изключването на голяма мускулна маса от функцията. Това е страшно усложнение, което носи непосредствена заплаха за живота.
Друго сериозно и често усложнение на сърдечния удар са нарушенията на сърдечната проводимост, дължащи се на увреждане на сърдечния мускул. Най-опасните от тях са атриовентрикуларен блок и асистолия.
Едно от най-тежките усложнения на миокардния инфаркт е кардиогенен шок, който се причинява от тежко хемодинамично разстройство. Кардиогенният шок се проявява с остра гръдна болка, артериална хипотония, тежки нарушения на микроциркулацията, нарушено съзнание.
Клиничната картина на кардиогенен шок:
- тежка и продължителна артериална хипотония (обаче кардиогенен шок понякога възниква при нормално кръвно налягане);
- бледност на кожата, цианоза на носогубния триъгълник и пръсти;
- студена пот;
- чест пулс на слабо пълнене (малък).
При тежък кардиогенен шок страда бъбречната функция, която се проявява с олигурия до анурия. Има сърдечни аритмии: тахи- или брадикардия, екстрасистолия, атриовентрикуларна блокада, предсърдно мъждене и трептене, пароксизмална тахикардия. От страна на централната и периферната нервна система - психомоторна възбуда или слабост, объркване, временна загуба на съзнание, промяна в сухожилните рефлекси.
Острата сърдечна недостатъчност е неспособността на сърцето да се справи със своята функция. Ако не може да се компенсира навреме, това води до белодробен оток и смърт на пациента.
Късни усложнения
Късните усложнения, които се развиват 2-3 седмици след началото на заболяването (в подостър период и на етапа на белези) и по-късно включват синдром на постинфаркт, хронична сърдечна недостатъчност, тромбоемболия, аневризма и руптура на сърцето.
Хроничната сърдечна недостатъчност е бавно прогресиращо нарушение на кръвообращението, характеризиращо се с конгестия в големия и малкия кръг и тъканно гладуване на почти всички органи и системи. Състоянието се проявява със следните симптоми:
- диспнея;
- намалена толерантност към нормален стрес;
- кашлица;
- периферен оток.
Една или друга степен на хронична сърдечна недостатъчност се диагностицира при всички пациенти с инфаркт на миокарда, тъй като функциите на сърдечния мускул са необратимо нарушени дори в случай на благоприятно развитие на събитията. Ето защо пациентите често се нуждаят от терапия през целия живот, за да поддържат сърдечната функция и нормалното кръвообращение.

Предсърдното мъждене е едно от най-страшните ранни усложнения на инфаркта
Постинфарктният синдром, наричан още болест на Дреслър (синдром на Дресслер), се развива 2-6 седмици след пристъп. Той се основава на автоимунни реакции, които причиняват възпалителен процес не само в миокарда, но и в други тъкани, което може да доведе до перикардит, плеврит, пневмонит и полиартрит.
Съединителната тъкан, която замества мъртвата част на сърдечния мускул, няма достатъчна еластичност, така че нейното разтягане, причинено от високо кръвно налягане в сърцето, може да доведе до изпъкване на областта на съединителната тъкан (аневризма) или разширяване на цялото сърце. Такова състояние със стрес (физически или психоемоционален) е изпълнено със скъсване на сърцето.
Ранни признаци на инфаркт
Има признаци, които ви позволяват да идентифицирате развитието на инфаркт дори преди да се появи. Тези ранни признаци включват предшествениците на заболяването, които се появяват при пациенти няколко седмици преди атаката:
- повишена умора, липса на енергия, която не се отстранява дори при продължителна почивка;
- плитък или периодичен сън, безсъние;
- хъркане по време на сън, апнея;
- подуване на краката, ходилата и ръцете, причинено от нарушен кръвоток и лоша сърдечна функция. Усещане за изтръпване или изтръпване в крайниците;
- нарушения на стомашно-чревния тракт без видима причина при жените. Този симптом се обяснява с факта, че диафрагмата на стомаха и храносмилателните органи в женското тяло са близо до сърдечния мускул. По този начин, при исхемия на долните части на задната стена на вентрикула на сърцето, тази част на тялото страда;
- пристъпи на необяснима тревожност;
- чести главоболия, епизоди на зрително увреждане;
- кървене от венците, причинено от нарушено кръвоснабдяване на периферните съдове;
- Трудности при опит за дълбоко вдишване или задух с малко упражнения
- сърцебиене, аритмия - последици от коронарна артериална болест;
- повишено желание за уриниране през нощта;
- дискомфорт в гърдите, в областта на сърцето.
Тези признаци са неспецифични, тоест не са характерни за инфаркт, но едновременното присъствие на няколко от тях е причина за кардиологичен преглед.
Близо до признаци на инфаркт
Колкото по-скоро се предостави помощ при инфаркт, толкова по-малък е рискът от усложнения. Основният признак на наближаващия инфаркт е болката в гърдите, която се характеризира с усещания за натискане и притискане, които причиняват силен дискомфорт. Болката най-често се локализира в центъра на гръдния кош или от лявата му страна. Характеризира се с облъчване - откат към други части на тялото, например към горната част на корема, стомаха, лявото рамо, лявата лопатка, долната челюст, лявата ръка, врата.
Болката може да бъде с различна интензивност и характер, но най-често пациентите я описват като остра, притискаща, спукваща, пареща. Отличителна черта на синдрома на болката при инфаркт е невъзможността да се облекчи при смяна на позата, както и с помощта на лекарства. Ако при ангина пекторис болезнените усещания изчезнат след резорбцията на таблетката Нитроглицерин, когато започне инфаркт, това лекарство няма ефект, така че тестът за нитроглицерин често се използва за разпознаване на инфаркт.
Други симптоми, характеризиращи наближаващия инфаркт:
- задух, чувство на недостиг на въздух;
- силен пулс;
- слабост;
- виене на свят;
- загуба на координация;
- обилно изпотяване (потта по време на инфаркт е студена и лепкава, повишеното й отделяне е свързано с отделянето на адреналин, секретиран от надбъбречните жлези в кръвта);
- гадене, повръщане;
- изтръпване на лявата страна на тялото (ръце, крака, врата);
- суха, болезнена кашлица;
- нарушение на зрителната функция;
- нервна възбуда;
- нарастваща бледност.
Как да се предотврати развитието на усложнения след миокарден инфаркт
Ходът на инфаркта и неговите последици пряко зависи от това колко навременна и компетентна ще бъде спешната помощ. Навременното започнало лечение значително намалява риска от усложнения и минимизира дългосрочните последици.
На първо място, трябва да се обадите на линейка. Това трябва да се направи при първото подозрение за инфаркт, без да се чака диагнозата да стане ясна (точната диагноза е невъзможна без ЕКГ).
Помощ за лице с инфаркт преди пристигането на лекарите:
- да седне пациентът в удобна поза, в случай на загуба на съзнание, легнете от дясната страна, повдигнете главата над нивото на тялото;
- разкопчайте, разхлабете или свалете тесни дрехи (колан, яка, вратовръзка, колан), отворете прозорците в стаята;
- като спешно лечение можете да използвате лекарство, което пациентът обикновено използва за намаляване на кръвното налягане. Можете също така да му дадете хапче Нитроглицерин - въпреки факта, че той не може да облекчи атаката, това ще помогне за намаляване на исхемията;
- постоянно да сте близо до пациента. Ако дишането спре и сърцето спре, незабавно започнете компресия на гръдния кош.
Периодът, когато медицинската помощ е особено важна и най-ефективна, е първите два часа след атаката. Много е желателно през това време пациентът да бъде отведен в клиниката.
В болницата се предписва терапия, насочена към предотвратяване образуването на тромби и кардиогенен шок, подобряване на трофиката на сърдечния мускул и поддържане на жизнените функции.

Необходимостта от възстановяване на кръвоснабдяването на сърдечния мускул може да изисква хирургическа намеса
В някои случаи инфарктът се лекува хирургично. По този начин се елиминира запушването на съда и се възстановява кръвообращението в сърдечния мускул. Това намалява риска от възможен рецидив със 70%.
Рехабилитацията на пациента играе важна роля за предотвратяване на късни усложнения. Мерките за рехабилитация са насочени към стабилизиране на кръвното налягане, дишането, сърдечната честота, възстановяване на нормалните жизнени функции, мускулния тонус на двигателната активност. Психологическата рехабилитация и адаптация са от не по-малко значение. Успехът на възстановяването и възстановяването зависи от това колко внимателно пациентът ще следва клиничните насоки, дадени му.
Видео
Предлагаме за гледане на видео по темата на статията.

Анна Козлова Медицински журналист За автора
Образование: Ростовски държавен медицински университет, специалност "Обща медицина".
Открихте грешка в текста? Изберете го и натиснете Ctrl + Enter.