- Автор Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Последно модифициран 2025-11-02 20:14.
Причини за миокарден инфаркт: причини и предразполагащи фактори
Съдържанието на статията:
- Сърдечен удар: причини и рискови фактори
- Рискови групи: въздействие върху честотата на пола, възрастта и местоживеенето
- Предвестници на миокарден инфаркт
- Признаци на инфаркт
- Последиците от отложен инфаркт
- Първа помощ
- Диагностика
- Тактика на лечение
- Видео
Причината за миокарден инфаркт, остро сърдечно заболяване, при което възниква некроза, т.е.смъртта на част от сърдечния мускул, е запушването на кръвоносните съдове от тромб или ембол, в резултат на което се нарушава притока на кръв в коронарните артерии, което води до недостатъчно кръвоснабдяване на сърцето.
Миокардният инфаркт е клинична форма на исхемична болест на сърцето (ИБС) - животозастрашаващо състояние, рискът от смърт е особено висок при обширен инфаркт, ненавременно предоставяне на медицинска помощ и поява на усложнения. Според статистиката 15-20% от общия брой на всички внезапни смъртни случаи се случват при миокарден инфаркт. Приблизително 20% от пациентите умират на догоспиталния етап, а в други 15% от случаите смъртта настъпва в болницата. Най-високата смъртност е през първите няколко дни след началото на атаката, поради което е важно навременното търсене на медицинска помощ и започването на лечение възможно най-рано.
При липса на приток на кръв към сърдечния мускул в продължение на повече от 20 минути в него настъпват необратими промени, причинени от клетъчна смърт, което влияе отрицателно върху функционирането на органа. Впоследствие фокусът на некрозата се заменя със съединителна тъкан (образува се белег след инфаркт), но съединителната тъкан не притежава свойствата, присъщи на мускулната тъкан на сърцето, и следователно пълно възстановяване след сърдечен удар не настъпва дори при най-благоприятното развитие на събитията.

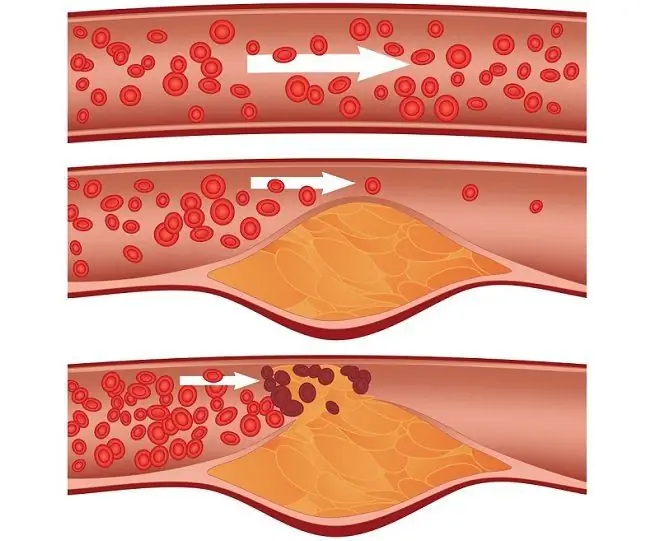
Атеросклероза на коронарните артерии - пряка причина за инфаркт
Сърдечен удар: причини и рискови фактори
Основните причини за развитието на миокарден инфаркт са:
- атеросклероза - холестеролните плаки вътре в кръвоносните съдове се откъсват и навлизат в коронарните артерии с притока на кръв, блокирайки притока на кръв в тях;
- тромбоза - тромб, като холестеролна плака, е в състояние да се откъсне и да влезе в съда, доставящ кръв към сърдечния мускул с кръвен поток.
Чужда частица, която е влязла в кръвния поток и е блокирала съд, се нарича ембола. Не само холестеролните плаки и кръвните съсиреци могат да действат като емболия, но и мастната тъкан, въздушните мехурчета и други чужди частици, които могат да попаднат в кръвта по време на нараняване, включително операционната. В допълнение, причината за остър миокарден инфаркт може да бъде спазъм на кръвоносните съдове (включително на фона на неконтролирана употреба на наркотици или употреба на наркотици).
Факторите, които увеличават риска от развитие на инфаркт, включват:
- генетично предразположение;
- хиперхолестеролемия и хиперлипидемия, причинени от метаболитни нарушения поради недохранване или заболявания;
- артериална хипертония;
- диабет;
- хиподинамия;
- затлъстяване;
- стрес;
- преумора (както физическа, така и психо-емоционална).
Миокардният инфаркт може да възникне като усложнение на други заболявания:
- малформации на коронарните артерии;
- злокачествени тумори;
- аортна аневризма;
- заболявания, засягащи ендотела на кръвоносните съдове (васкулит, системни заболявания);
- синдром на дисеминирана вътресъдова коагулация, развит на фона на инфекциозни заболявания, намаляване на обема на циркулиращата кръв, злокачествени кръвни заболявания, интоксикация и др.;
- механични и електрически наранявания, обширни изгаряния.
Рискови групи: въздействие върху честотата на пола, възрастта и местоживеенето
През последните години се наблюдават все повече случаи на миокарден инфаркт при млади пациенти. Най-уязвимата група от населението са мъжете от 40 до 60 години. Във възрастовата група 40-50 години инфарктът при мъжете се развива 3-5 пъти по-често, отколкото при жените, което се обяснява с действието на женските полови хормони, едно от действията на които е укрепване на съдовата стена. След като жените навлязат в периода на менопаузата (50 и повече години), честотата при тях и при мъжете става една и съща.

Най-често миокардният инфаркт се среща при мъже на възраст 40-60 години.
При младите пациенти причината за миокардния инфаркт най-често са сърдечни и коронарни дефекти, при възрастни хора - атеросклеротични промени в коронарните съдове.
Жените по-често от мъжете развиват атипична форма на инфаркт на миокарда, което често води до ненавременно откриване на болестта и обяснява по-честото развитие на неблагоприятни последици при тях, включително смърт.
Жителите на индустриално развити страни и големи градове са по-податливи на появата на болестта, което се обяснява с тяхната по-голяма податливост на стрес, чести хранителни грешки и по-неблагоприятна екологична ситуация.
Предвестници на миокарден инфаркт
В клиничната картина на заболяването се разграничават пет периода: прединфаркт, остър, остър, подостър и постинфаркт (белези).
Внезапно развитие на инфаркт се отбелязва само в 43% от случаите, при други пациенти инфарктът на миокарда се предшества от период на нестабилна ангина пекторис, проявяваща се с болка в гърдите в покой. Този период може да бъде с различна продължителност - от няколко дни до месец. По това време пациентът развива така наречените предшественици - симптоми, които показват предстояща сърдечна катастрофа. Като правило има слабост, повишена умора, нарушения на съня (затруднено заспиване, нощно събуждане), задух след леко физическо натоварване, изтръпване на крайниците или усещане за настръхване в тях. Възможно е да има смущения от зрителния анализатор, главоболие, бледност на кожата, студена пот, промени в настроението, безпокойство, безпокойство. Освен това,пациентите могат да се оплакват от гадене, повръщане, киселини.
Изброените признаци могат да изчезнат сами и да се появят отново, което е причината пациентът да ги игнорира.
Признаци на инфаркт
Първият и най-поразителен признак на миокарден инфаркт обикновено е болка в гърдите. Той има висока интензивност, пациентите го описват като кама, неудържим. Парещата болка е притискаща, избухваща по природа (така наречената ангинална болка). Синдромът на болката е придружен от световъртеж, студена пот, затруднено дишане, гадене. Кръвното налягане обикновено се повишава по време на атака и след това спада рязко или умерено. Пациентът може да има аритмия, тахикардия. Често атаката е придружена от суха кашлица.
Пристъпът на болка често има вълнообразен характер, болката след това отшумява, след това отново се влошава. Продължителността на пристъп обикновено е 20-40 минути, но може да продължи няколко часа, а в някои случаи и дни. Характерен признак на инфаркт, който го отличава от ангина пекторис, е, че приемът на нитроглицерин не облекчава тази болка.
До края на острия период болката отшумява. Постоянството му в острия период може да показва развитие на исхемия на перифарктната зона или перикардит. На фона на некроза и възпалителни промени във фокуса на лезията, телесната температура се повишава. Треската може да продължи 10 дни или повече - колкото по-голяма е площта на увреждане на сърдечния мускул, толкова по-дълго трае треската. В същия период пациентът обикновено има признаци на артериална хипотония и сърдечна недостатъчност. Резултатът от заболяването до голяма степен зависи от хода на острия период. Ако пациентът оцелее на този етап, той е последван от подостър период, през който телесната температура се нормализира, синдромът на болката изчезва и общото състояние се подобрява. В постинфарктния етап относителното нормализиране на състоянието на пациента продължава.

Нитроглицеринът със сърдечен удар не е в състояние да облекчи болката, но приемането му като част от предоставянето на първа помощ няма да е излишно
Тази, най-честата форма на инфаркт, се нарича типична или ангинална. Има и атипични форми, които се различават една от друга и от ангиналната клинична картина на най-острия период. На всички следващи етапи се наблюдават подобни симптоми.
Астматичната форма се характеризира с недостиг на въздух, до задушаване и тахикардия - симптоми, които имитират астматичен пристъп. Болката в областта на сърцето е лека или изобщо липсва. Тази форма на заболяването се регистрира в около 10% от случаите и обикновено се развива при пациенти, които вече имат анамнеза за миокарден инфаркт, и при пациенти в напреднала възраст.
Цереброваскуларният миокарден инфаркт има симптоми, подобни на тези при инсулт. Пациентът има главоболие, замаяност, дезориентация в пространството, нарушено съзнание до загубата му, понякога описаните прояви са придружени от повръщане. Цереброваскуларната форма представлява около 5% от всички случаи на инфаркт, честотата на поява се увеличава с възрастта.
При гастралгичната форма на инфаркт се наблюдава болка в горната част на корема с облъчване на гърба. Болката е придружена от хълцане, киселини, подуване на корема, оригване, гадене, повръщане и понякога диария. Атаката имитира обостряне на панкреатит или хранително заболяване. Тази форма на заболяването се регистрира в около 5% от случаите.
При аритмичен инфаркт водещият симптом са сърдечните аритмии. Болката в гърдите е лека или липсва. Атаката е придружена от задух, нарастваща слабост. Тази форма на миокарден инфаркт се диагностицира при 1-5% от пациентите.
При изтрита форма прехвърленият инфаркт често се открива по-късно, като е случайна находка при провеждане на електрокардиографско изследване по друга причина. Болката при този вид инфаркт отсъства или е слаба, има влошаване на общото здравословно състояние, повишена умора, задух. Тази форма на инфаркт обикновено се среща при пациенти със захарен диабет.
Последиците от отложен инфаркт
Усложненията на сърдечния удар могат да възникнат от първите часове след началото на заболяването, появата им значително влошава прогнозата.
През първите няколко дни често се развиват нарушения на сърдечния ритъм. Предсърдното мъждене е едно от най-сериозните усложнения на миокардния инфаркт, тъй като може да се превърне в предсърдно и камерно мъждене, което в много случаи е фатално. В ранния постинфарктен период сърдечните аритмии с различна степен се регистрират във всички случаи, в късния постинфарктен период - при около 40% от пациентите.
Развитието на левокамерна сърдечна недостатъчност при пациент, претърпял инфаркт, се проявява със сърдечна астма, а в тежки случаи - белодробен оток. Левокамерната сърдечна недостатъчност също може да причини кардиогенен шок, друго усложнение, което може да бъде фатално. Кардиогенният шок се проявява чрез спад на кръвното налягане под 80 mm Hg. Чл., Тахикардия, акроцианоза, загуба на съзнание.
Разкъсването на мускулните влакна в зоната на некроза причинява сърдечна тампонада, при която кръвта се влива в перикардната кухина. При обширни увреждания на миокарда е възможна камерна руптура, рискът от която е най-висок през първите 10 дни след пристъп.

Камерното мъждене е сериозно усложнение на инфаркта, което може да доведе до смърт
При 2-3% от пациентите има запушване на белодробната артерия от тромб, което обикновено е фатално.
Усложнение на миокардния инфаркт от тромбоемболия се наблюдава при 5-7% от пациентите.
Острото психично разстройство усложнява инфаркта в около 8% от случаите.
3-5% от пациентите с инфаркт развиват язва на стомаха и червата.
В 12-15% от случаите миокардният инфаркт се усложнява от хронична сърдечна недостатъчност.
Страшно късно усложнение е постинфарктният синдром (синдром на Дреслър), причинен от анормален отговор на имунната система към некротична тъкан. Автоимунното възпаление може да засегне както близките, така и отдалечените телесни тъкани, като ставите. Постинфарктният синдром може да се прояви с болки в ставите, треска, плеврит, перикардит. Това усложнение се развива при 1-3% от пациентите.
Първа помощ
Ако подозирате инфаркт, трябва незабавно да се обадите на линейка. Преди пристигането й, на човека трябва да му се окаже първа помощ. Пациентът трябва да се опита да се успокои, да седне, да му осигури кислород, за който да разхлаби тесни дрехи и да отвори прозорците в стаята. Ако имате под ръка нитроглицерин, трябва да дадете хапче на пациента. Лекарството няма да облекчи болката, но все пак ще помогне за подобряване на коронарната циркулация. Пациентът не трябва да се оставя сам, докато не пристигне линейката. Ако загуби съзнание, трябва незабавно да започнете компресия на гръдния кош.
Диагностика
Основният метод за диагностика на инфаркт е ЕКГ, електрокардиография. В допълнение към него се извършва ултразвук на сърцето (ехокардиография) и биохимичен кръвен тест. Един от методите, специфични за инфаркта за потвърждаване на диагнозата, е тестът за тропонин, който може да открие дори незначителни увреждания на миокарда. Увеличението на тропонин в кръвта се отбелязва в продължение на няколко седмици след атаката.

Основният метод за диагностика на инфаркт е ЕКГ
Тактика на лечение
Първата помощ при инфаркт е подобряване на кръвоснабдяването на сърцето, предотвратяване на тромбоза и поддържане на жизнените функции на тялото. По-нататъшното лечение има за цел най-бързото образуване на белези от некроза и най-пълната рехабилитация.
Успехът на рехабилитацията до голяма степен зависи от това колко отговорно пациентът се отнася към предписаното лечение и препоръките за промяна на начина на живот. За да се предотврати рецидив (повторен инфаркт се развива в повече от една трета от случаите), е необходимо да се откажат от лошите навици, да се спазва диета, да се осигури адекватна физическа активност, да се коригира телесното тегло, да се контролира кръвното налягане и нивата на холестерола в кръвта и да се избегне преумора и психо-емоционално пренапрежение - тогава е да се елиминират всички фактори, допринасящи за развитието на миокарден инфаркт.
Видео
Предлагаме за гледане на видео по темата на статията.

Анна Аксенова Медицински журналист За автора
Образование: 2004-2007 "Първи Киевски медицински колеж" специалност "Лабораторна диагностика".
Открихте грешка в текста? Изберете го и натиснете Ctrl + Enter.