- Автор Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Последно модифициран 2025-11-02 20:14.
Лимфангит
Съдържанието на статията:
- Причини и рискови фактори
- Форми на заболяването
- Симптоми на лимфангит
- Диагностика
- Лечение на лимфангит
- Потенциални последици и усложнения
- Прогноза
- Предотвратяване
Лимфангитът (лимфангит, лимфангит) е остро или хронично възпаление на лимфните съдове, причинено от патогенна микрофлора. Патологичният процес може да засегне съдове с различна локализация, дълбочина и калибър, но в клиничната практика лимфангитът на крайниците е по-чест, което е свързано с особеностите на лимфната циркулация, както и с по-честите им наранявания.
Източник: gidmed.com
Причини и рискови фактори
Причинителите на лимфангит са стафилококи, β-хемолитичен стрептокок, Escherichia coli, Proteus и други аеробни бактерии или техните асоциации. Инфекцията попада в лимфните съдове от първичния фокус (инфектирана рана, абразия, абсцес, фурункул, карбункул или флегмон).
Вероятността от развитие на възпаление на лимфните съдове зависи от размера и локализацията на основния фокус на инфекцията, характеристиките на лимфния поток в дадена област на тялото и вирулентността на патогена.
Инфекциозните агенти причиняват увреждане на лимфната съдова стена, което води до увеличаване на нейната пропускливост, изпотяване на лимфата в интерстициалното пространство, ендотелен оток и образуване на вътресъдови тромби. Описаните промени причиняват лимфостаза, т.е. лимфна стагнация. При по-нататъшно прогресиране на инфекциозния процес се получава гнойно сливане на тромба и стените на лимфния съд - развива се гноен лимфангит.
При липса на необходимото лечение инфекцията се разпространява в тъканите, заобикалящи засегнатия лимфен съд (мускули, стави, кръвоносни съдове), което показва развитието на перилимфангит.
При тежък лимфангит инфекцията може да бъде възходяща и да се разпространи в гръдния лимфен канал.
Ако пациентът има туберкулоза, може да се образува специфичен туберкулозен лимфангит. Полово предаваните инфекции (уретрит, генитален херпес, първичен сифилис) причиняват специфичен венерически лимфангит.
В практиката на уролозите възниква лимфангит на пениса, причинен от нараняване на пениса при продължително сношение или интензивна мастурбация. Друго име на това състояние е невенеричният лимфангит.
Форми на заболяването
Според характеристиките на клиничното протичане лимфангитът се разделя на:
- остър - обикновено се появява в близост до повърхностно разположен фокус на гнойна инфекция, патологичните изменения с него бързо прогресират;
- хроничен - трае дълго време; има запушване на дълбоко разположени лимфни съдове, което води до силно подуване на крайниците.
В зависимост от съществуващите патоморфологични промени съществуват:
- серозен лимфангит - отбелязва се инфилтрация на меките тъкани по засегнатия лимфен съд със серозен възпалителен ексудат;
- гноен лимфангит - настъпва гнойно топене на стените на засегнатия лимфен съд, както и образуване на флегмони и абсцеси по неговото течение;
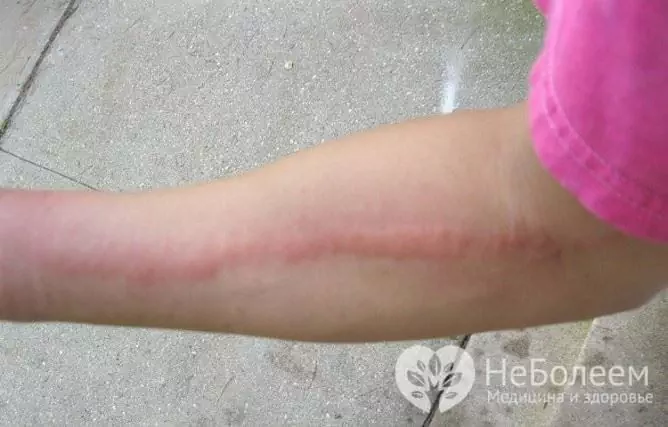
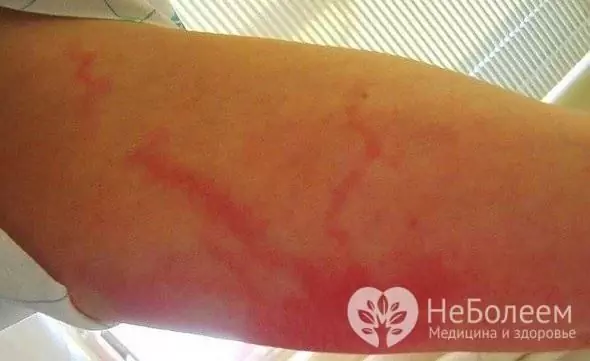
- ретикуларен лимфангит - наблюдава се при засягане на малки лимфни съдове и се характеризира с изразена хиперемия на кожата под формата на тънки ивици, простиращи се от огнището на възпаление до най-близките лимфни възли.
В зависимост от калибъра на засегнатите съдове се изолира лимфангит:
- капилярна (ретикуларна, ретикуларна) - много повърхностни лимфни капиляри са възпалени;
- трънкуларен (стъбло) - засягат се 1-2 големи стъблени лимфни съда.
В зависимост от дълбочината на възпалените съдове:
- повърхностен лимфангит;
- Дълбок.
Симптоми на лимфангит
Острият лимфангит винаги е придружен от изразен синдром на интоксикация. Неговите симптоми:
- главоболие;
- тежка слабост;
- прекомерно изпотяване;
- повишаване на температурата до 39-40 ° C, придружено от силни студени тръпки;
- артралгия и миалгия;
- липса на апетит.
При капилярен лимфангит около огнището на първичната инфекция (рана, трофична язва, абсцес) има изразена хиперемия на кожата с подобрен мраморен (мрежест) модел. Според клиничното протичане процесът прилича на еризипела, но фокусът на хиперемия има размити граници, което не е типично за еризипела.
Локалната проява на стволовия лимфангит е появата на кожата на яркочервена нишка, простираща се от огнището на гнойно възпаление по лимфния съд до най-близките лимфни възли. Стягането бързо става болезнено и втвърдено и околните меки тъкани се подуват. Когато се палпира, симптомът е ясен (наличие на болезнени уплътнения). При пациентите възниква и бързо прогресира регионален лимфаденит.
При дълбок лимфангит не се наблюдава локална хиперемия. В засегнатия крайник се появява болка, която рязко се увеличава при движение или дълбока палпация. Развива се лимфедем - изразен оток на засегнатия крайник, причинен от запушване на голям лимфен съд и нарушен лимфен отток.
Клиничната картина на хроничния лимфангит е изтрита. Характеризира се с оток на крайника, свързан с нарушения на лимфната циркулация и лимфостаза.
При невенерически лимфангит на пениса се появява уплътнена безболезнена връв по нейната коронална бразда или ствол. Продължава от няколко часа до няколко дни и след това изчезва от само себе си.
Диагностика
Повърхностният лимфангит обикновено не причинява диагностични затруднения. Въпреки това, в някои случаи заболяването изисква диференциална диагноза с тромбофлебит на повърхностните вени и еризипела. Идентифицирането на първичния възпалителен фокус помага да се постави правилната диагноза.
Диагнозата на дълбокия лимфангит е малко по-трудна. В този случай е необходимо да се вземат предвид данните от анамнезата и клиничните симптоми, резултатите от лабораторни и инструментални изследвания. Дизайнът на изследването включва:
- общ кръвен тест - левкоцитоза се открива с изместване на левкоцитната формула наляво;
- бактериологично изследване на гнойно отделяне на рани - ви позволява да идентифицирате причинителя на заболяването, както и да определите неговата чувствителност към антибиотици;
- Доплер ултрасонография на лимфни съдове - стесняване на лумена, хетерогенност на структурата, наличие на хиперехогенна джанта около засегнатия съд, реактивни промени в регионалните лимфни възли;
- компютърна термография - дава възможност да се оцени дълбочината и разпространението на патологичния процес, неговата тежест.
В случай на усложнения на гноен лимфангит е показан кръвен тест за стерилност.
Лечение на лимфангит
При остър лимфангит лечението е насочено към елиминиране на първичния инфекциозен фокус (отваряне на панариции, абсцеси, флегмони, последвано от дрениране на гнойната кухина, хирургично лечение на раната). На пациента се показва почивка в леглото. Засегнатият крайник е фиксиран в повдигнато положение, което подобрява изтичането на лимфа. В диетата съдържанието на готварска сол е ограничено (не повече от 6 g на ден). Масаж, термични процедури и активно втриване на мехлеми са неприемливи.
Медикаментозната терапия за остър лимфангит включва назначаването на антибиотици (линкозамиди, аминогликозиди, цефалоспорини, полусинтетични пеницилини), антихистамини и противовъзпалителни лекарства. За борба с интоксикацията се извършва инфузионна терапия. Ултравиолетовото (UFOK) и лазерното (ILBI) облъчване на кръв имат добър терапевтичен ефект.
При специфичен венерически лимфангит, причинен от полово предавани болести, се извършва антибиотична терапия.
При хроничен муден лимфангит на пациентите се предписват компреси с диметилсулфоксид или полуалкохолни, мехлемни превръзки, ултравиолетово облъчване на засегнатия крайник, кална терапия. В случаите, когато болестта е постоянна, се разглежда въпросът за целесъобразността на рентгеновата терапия.
Невенерическият лимфангит не изисква лечение.
Потенциални последици и усложнения
При гноен лимфангит и разпространение на инфекцията в околните меки тъкани, тяхното гнойно сливане може да се развие с образуването на абсцеси и флегмони. Ненавременното отваряне на гнойни образувания може да доведе до сепсис.
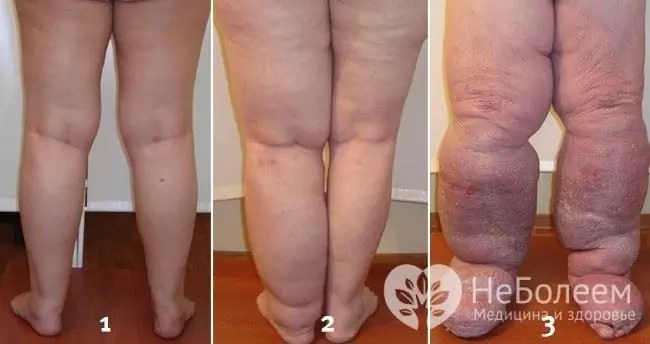
На фона на продължителен ход на хроничен лимфангит настъпва постепенно заличаване на засегнатите лимфни съдове с развитието на лимфостаза, а по-късно и на елефантиаза.
Прогноза
В повечето случаи при навременно и адекватно лечение прогнозата е благоприятна.
Предотвратяване
Профилактиката на лимфангит се основава на следните мерки:
- своевременно хирургично лечение на дълбоки рани;
- адекватна антибиотична терапия за инфекциозни и възпалителни заболявания;
- саниране на огнища на гнойна инфекция.
Видеоклип в YouTube, свързан със статията:

Елена Минкина Доктор анестезиолог-реаниматор За автора
Образование: завършва Ташкентския държавен медицински институт, специализирал обща медицина през 1991г. Многократно преминали курсове за опресняване.
Трудов опит: анестезиолог-реаниматор на градския родилен комплекс, реаниматор на отделението по хемодиализа.
Информацията е обобщена и е предоставена само с информационна цел. При първите признаци на заболяване се обърнете към Вашия лекар. Самолечението е опасно за здравето!




