- Автор Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Последно модифициран 2025-11-02 20:14.
Хепатоза
Съдържанието на статията:
- Причини и рискови фактори
- Форми на заболяването
- Симптоми
- Диагностика
- Лечение
- Възможни усложнения и последици
- Прогноза
- Предотвратяване
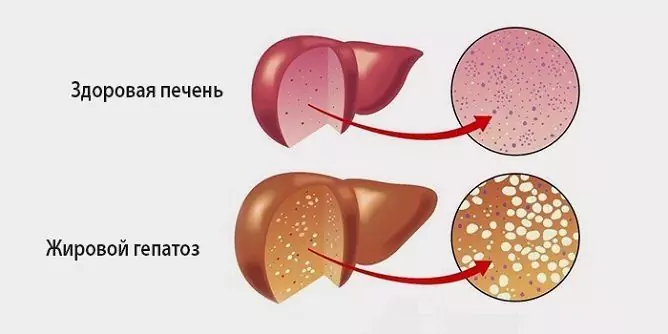
Хепатозата е група от невъзпалителни чернодробни заболявания, чието развитие се причинява от наследствени или екзогенни фактори. Те се характеризират с атрофия на хепатоцитите и нарушени метаболитни процеси в черния дроб.

Дистрофични промени в черния дроб с мастна хепатоза
Причини и рискови фактори
Има много причини, които могат да причинят развитието на хепатоза. Те са разделени на две групи: наследствени и външни (екзогенни). Хепатитът е свързан с генетично обусловени нарушения на метаболизма на билирубина и жлъчните киселини в черния дроб. Патологиите от този вид включват:
- Синдром на ротора;
- Синдром на Дабин-Джонсън;
- Синдром на Lucy-Driscoll;
- Синдром на Crigler-Nayar;
- Болест на Гилбърт.
Патогенезата на тези заболявания се дължи на наследствен дефект в синтеза на ензими, отговорни за свързването, транспортирането и освобождаването на билирубина.
Външните причини за развитието на хепатоза включват заболявания, които имат токсичен ефект върху черния дроб (затлъстяване, захарен диабет, патология на щитовидната жлеза), злоупотреба с алкохол, отравяне (отровни гъби, някои лекарства, органофосфатни отрови).

Захарният диабет в комбинация със затлъстяването води до мастна чернодробна хепатоза
Форми на заболяването
В зависимост от причините, които са ги причинили, хепатозата се разделя на няколко вида:
- Алкохолна мастна хепатоза. След вирусния хепатит, той се счита за второто по важност чернодробно заболяване. Тежестта на неговите прояви се определя от продължителността на консумацията на алкохолни напитки и тяхното количество, докато качеството практически не оказва влияние върху хода на заболяването. Характеристика на тази форма е, че отхвърлянето на алкохол може да доведе до регресия на клиничните прояви на хепатоза и морфологични промени в черния дроб.
- Безалкохолна мастна хепатоза. В патогенезата основната роля принадлежи на некрозата (смъртта) на хепатоцитите, последвана от тяхното заместване с мастна (мастна) тъкан. Болестта е широко разпространена - сред всички хронични чернодробни патологии тя представлява 10%. Най-често безалкохолната мастна чернодробна хепатоза протича безсимптомно и само в редки случаи причинява портална хипертония, чернодробна недостатъчност и цироза.
- Токсична хепатоза. Това се случва в резултат на излагане на тялото на някои химични съединения (органофосфатни отрови, разтворители, соли на тежки метали) или токсини от естествен произход (бледа гъба, линии). Токсичната хепатоза има различни варианти на клиничното протичане и също се различава в морфологичните промени в чернодробната тъкан. Хепатотоксичният ефект на отровите се увеличава на фона на алкохолизъм, тежки общи заболявания, протеинов глад, вирусен хепатит.
- Наследствена хепатоза. Наблюдава се при 2-5% от населението. В повечето случаи протича благоприятно и не предизвиква изразени морфологични промени в чернодробните клетки, при условие че пациентите спазват принципите на правилното хранене и здравословния начин на живот. Най-честата форма на хепатоза е болестта на Gilbert (неконюгирана нехемолитична наследствена хипербилирубинемия), която обикновено се диагностицира при мъже на млада и средна възраст. Външни фактори (употребата на анаболни стероиди и редица антибиотици, консумация на алкохол, стрес, значителна физическа активност, тежки инфекциозни заболявания, операции, нискокалорична диета) могат да провокират развитието на криза при наследствени форми на хепатоза.

Формата на хепатоза се дължи на причината, която е причинила заболяването
Симптоми
Клиничните картини на различните форми на хепатоза се различават.
При токсична хепатоза симптомите са изразени:
- висока телесна температура;
- иктерично оцветяване на склерата и кожата;
- диспепсия (гадене, горчивина в устата, оригване, подуване на корема, смущения в изпражненията);
- болка в епигастриалната област или десния хипохондриум;
- значително потъмняване на урината.
Симптомите на мастната хепатоза са много по-слабо изразени:
- от време на време жълтеница;
- диария;
- от време на време гадене;
- периодично дърпане или болка в десния горен квадрант на корема.
Клиничната картина на болестта на Gilbert се характеризира с:
- тъпи болки в дясната част на корема;
- умерена хепатомегалия.
В междинен период тези симптоми се откриват при около 75% от пациентите, а по време на пристъп - при всички; освен това се развива жълтеница.

При хепатоза се развива жълтеница
Рядка форма на хепатоза е синдромът на Crigler-Nayyar. Първите му симптоми вече се забелязват през неонаталния период. Синдромът има два вида клинично протичане. Първият се характеризира с висока хипербилирубинемия, която води до бързо токсично увреждане на централната нервна система и смърт на детето. Вторият тип е по-благоприятен и се проявява с умерена жълтеница.
Много редки форми на наследствена хепатоза:
- Роторен синдром - проявява се с пожълтяване на склерата, което може да се влоши при прием на определени лекарства;
- Синдром на Дабин-Джонсън - характеризира се с нарушена секреция на жлъчка, иктерично оцветяване на склерата, влошено от хормонална контрацепция;
- Синдром на Lucy-Driscoll - появата на жълтеница е свързана с кърменето, прехвърлянето на бебето на изкуствено хранене елиминира клиничните прояви на чернодробна патология.
Диагностика
Диагностика на хепатоза се извършва чрез изключване на други чернодробни заболявания. Назначава се лабораторен кръвен тест за антитела срещу вирусен хепатит или антигени. За оценка на функционалните способности на черния дроб се извършва биохимичен кръвен тест, коагулограма, изследват се урина и изпражнения за съдържанието на жлъчни пигменти.

Ултразвукът на черния дроб разкрива структурни и морфологични промени в органа
Информативен диагностичен метод в началния етап се счита за ултразвук, който дава възможност да се идентифицират и оценят структурни и морфологични промени в чернодробната тъкан. За по-подробно изследване на разкритите промени се извършва мултиспирална компютърна томография (MSCT) на коремните органи или ядрено-магнитен резонанс на черния дроб. Ако се открият промени в черния дроб с невъзпалителен характер и мастни натрупвания, се препоръчва пункционна биопсия, последвана от хистологичен анализ на получената тъканна проба.
Ако подозирате болестта на Gilbert, се правят следните провокативни тестове:
- Тест с никотинова киселина. Преди началото на проучването се определя съдържанието на билирубин в кръвта. След това никотиновата киселина се инжектира интравенозно. След 5 часа повторете определянето на билирубин в кръвния серум. Увеличението му с повече от 25% потвърждава диагнозата.
- Проба с нискокалорична диета. Определя се първоначалното ниво на билирубин в кръвния серум, след което се предписва диета със значително ограничение на калориите в продължение на 48 часа, след което кръвта отново се изследва за съдържанието на билирубин. Потвърждение на диагнозата е повишаване на концентрацията на билирубин с повече от 50%.
Лечение
В повечето случаи хепатозата се лекува амбулаторно. Само при значително изразена криза може да има нужда от хоспитализация на пациента в гастроентерологичното отделение.
При безалкохолна мастна хепатоза се препоръчват диета и упражнения. В диетата мазнините и въглехидратите са ограничени и делът на протеините се увеличава. В комбинация с умерена физическа активност, подобно хранене помага за постепенно намаляване на телесните мазнини, включително в черния дроб. Използването на алкохолни напитки трябва да бъде напълно изоставено - това е основното условие за ефективно лечение. Медикаментозната терапия за безалкохолна мастна хепатоза се основава на използването на хепатопротектори и мембранни стабилизатори.

Задължително условие за успешното лечение на хепатоза е забраната за алкохол
При наследствена хепатоза на пациентите се препоръчва да се придържат към здравословен начин на живот и правилно хранене, да избягват значителни физически натоварвания. Курсовете по витаминна терапия се показват всяка година през есента и пролетта.
С болестта на Gilbert пациентите не се нуждаят от фармакотерапия, насочена към понижаване на серумните нива на билирубин. В повечето случаи до 50-годишна възраст хипербилирубинемията отшумява сама.
Лечението на тип I синдром на Crigler-Nayyar се състои от заместваща кръвопреливане и фототерапия. При тип II се предписват лекарства за понижаване на билирубина и умерена фототерапия.
Лечението на синдрома на Lucy-Driscoll се състои в премахване на кърменето и преминаване на детето към изкуствено хранене с адаптирано мляко.
Възможни усложнения и последици
В повечето случаи хепатозата не е придружена от развитие на сериозни усложнения. Изключение прави тип I на синдрома на Криглер-Найяр - децата, страдащи от него, умират през първите години от живота.
Прогноза
Прогнозата е благоприятна. С елиминирането на причинителя хепатозата може да продължи дълго време, без да причинява сериозни морфологични и структурни промени в черния дроб.
Предотвратяване
Профилактиката на придобита хепатоза включва следните мерки:
- избягване на злоупотреба с алкохол;
- балансирана диета;
- поддържане на здравословен начин на живот;
- отказ от приемане на лекарства без лекарско предписание;
- внимателно боравене с токсични вещества.
Превенцията на вродената хепатоза не е разработена. Ако един от съпрузите страда от тази патология или е наблюдавана при някой от роднините, тогава на етапа на планиране на бременността се препоръчва на семейната двойка да се консултират с медицинско генетично лечение.
Видеоклип в YouTube, свързан със статията:

Елена Минкина Доктор анестезиолог-реаниматор За автора
Образование: завършва Ташкентския държавен медицински институт, специализирал обща медицина през 1991г. Многократно преминали курсове за опресняване.
Трудов опит: анестезиолог-реаниматор на градския родилен комплекс, реаниматор на отделението по хемодиализа.
Информацията е обобщена и е предоставена само с информационна цел. При първите признаци на заболяване се обърнете към Вашия лекар. Самолечението е опасно за здравето!